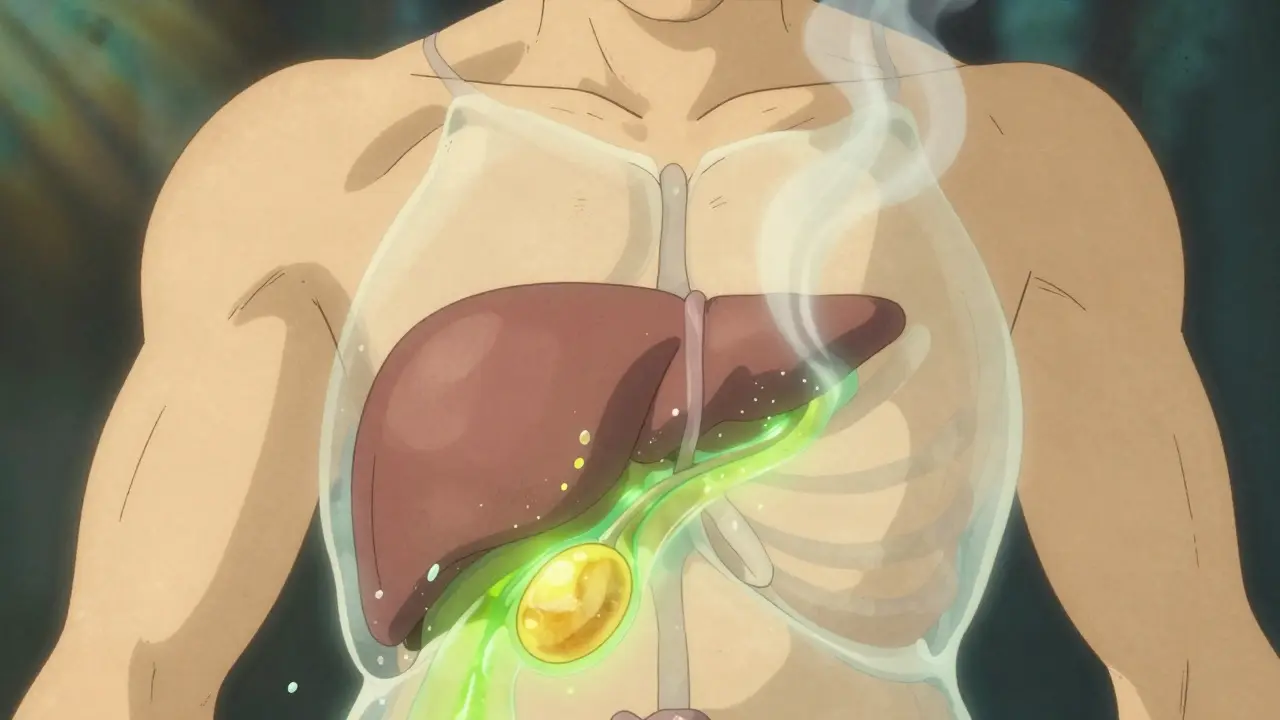
Vous avez eu une douleur soudaine sous les côtes à droite, intense, qui vous a cloué au lit pendant plusieurs heures ? Vous avez peut-être vécu une colique biliaire. Ce n’est pas juste une indigestion. C’est votre vésicule biliaire qui envoie un signal d’alerte : une pierre bloque le passage du bile. Et si cette pierre ne bouge pas, les complications peuvent devenir graves.
Comment ça marche ?
Votre vésicule biliaire est un petit sac sous le foie. Elle stocke la bile, un liquide qui aide à digérer les graisses. Quand vous mangez, elle libère cette bile dans l’intestin. Mais parfois, des cristaux se forment à l’intérieur. Ce sont les calculs biliaires. En France, environ 15 % des adultes en ont, mais 80 % ne le savent jamais. Ils restent silencieux, comme des passagers invisibles.
Les calculs se forment à cause d’un déséquilibre dans la bile : trop de cholestérol, pas assez de sels biliaires, ou une vésicule qui ne se vide pas bien. Dans les pays occidentaux, 80 % des calculs sont faits de cholestérol. Les autres, plus rares, sont composés de bilirubine, un déchet du sang.
Quand un calcul bloque temporairement le canal cystique - celui qui relie la vésicule au canal commun - la bile ne peut plus s’écouler. La vésicule se contracte en vain. Résultat : une douleur intense, constante, qui démarre brutalement. Elle se situe en haut à droite du ventre, parfois au niveau de l’épigastre. Elle ne passe pas en faisant des gaz, en vomissant ou en allant à la selle. Elle monte en intensité en une heure, puis redescend quand la pierre se déplace. Typiquement, elle dure entre une et cinq heures.
Quand ça devient grave : la cholécystite
Si le blocage dure plus de quelques heures, la vésicule s’enflamme. C’est la cholécystite aiguë. C’est une urgence. La douleur devient plus persistante, souvent accompagnée de fièvre, de nausées, et parfois de jaunisse (peau et yeux jaunes). Ce n’est plus juste une crise : c’est une infection.
Environ 20 % des personnes qui font une colique biliaire développent une cholécystite. Et si la pierre migre vers le canal commun, elle peut bloquer le flux de bile vers le foie ou même le pancréas. Cela peut déclencher une pancréatite, une inflammation très dangereuse. Selon le NHS, 20 à 30 % des personnes avec des calculs symptomatiques finissent à l’hôpital en urgence dans les cinq ans.
Les signes d’alarme ? Une douleur qui ne s’arrête pas, une fièvre, une peau jaune, une respiration rapide, ou une confusion. À ce stade, attendre ne sert à rien. Il faut agir vite.
Les options de traitement : médicaments ou chirurgie ?
En cas de colique aiguë, on commence par soulager la douleur. Les anti-inflammatoires comme le kétorolac (par voie intraveineuse) sont aussi efficaces que les opioïdes comme la mépéridine - mais avec beaucoup moins d’effets secondaires. 12 % contre 28 %. C’est un choix clair.
Mais ce n’est qu’un pansement. Le vrai traitement, c’est la suppression de la cause : la vésicule.
La cholécystectomie - l’ablation de la vésicule - est la solution standard. Et aujourd’hui, 90 % des interventions aux États-Unis sont faites par laparoscopie. C’est une méthode mini-invasive : quatre petites incisions, une caméra, des outils fins. Le patient sort généralement le lendemain. Il retrouve ses activités normales en une semaine. Comparé à l’ancienne méthode, où on ouvrait le ventre entier (et où il fallait 30 jours pour se remettre), c’est une révolution.
La durée moyenne d’une laparoscopie ? Entre 45 et 60 minutes. Pour les chirurgiens expérimentés, la conversion en chirurgie ouverte - quand ça devient trop compliqué - ne concerne que 5 à 10 % des cas. C’est rare, mais ça arrive si la vésicule est trop enflée ou si les structures anatomiques sont mal placées.
Et si on essayait de faire fondre les pierres ?
Il existe des traitements non chirurgicaux, mais ils sont limités. L’acide ursodéoxycholique peut dissoudre les petits calculs de cholestérol. Mais ça prend entre 6 et 24 mois. Et même si ça marche, 50 % des patients voient les calculs revenir dans les cinq ans. Ce n’est pas une solution durable.
La lithotripsie par ondes de choc, combinée à un traitement médical, a montré des taux de réussite de 70 à 90 % pour les pierres isolées de moins de 20 mm. Mais elle exige une sélection très stricte des patients, et les calculs réapparaissent souvent. Aujourd’hui, elle est presque abandonnée.
Une nouvelle technique expérimentale, l’ablation endoscopique guidée par échographie, vient d’être approuvée par la FDA en 2023. Elle permet de drainer la vésicule chez les patients trop risqués pour la chirurgie. Elle a réussi dans 85 % des cas dans un essai multicentrique. C’est prometteur, mais ce n’est pas encore une alternative générale.
Qui doit opérer ? Et quand ?
Les lignes directrices de la SAGES (Société américaine de chirurgie gastro-intestinale et endoscopique) sont claires : si vous avez une cholécystite aiguë, l’opération doit avoir lieu dans les 72 heures. Ça réduit de 25 % à 7 % le risque de devoir passer à une chirurgie ouverte. Plus on attend, plus ça devient compliqué.
Le professeur David Flum, chirurgien à l’Université de Washington, dit simplement : « La cholécystectomie laparoscopique reste la norme d’or. Avec un taux de satisfaction de 95 % et moins de 2 % de complications chez les chirurgiens expérimentés. »
Mais il y a des exceptions. Pour les patients de plus de 75 ans avec plusieurs maladies chroniques, le risque augmente. La mortalité à 30 jours passe de 0,1 % chez les jeunes et sains à 2,8 % chez ceux avec trois comorbidités. C’est pourquoi les chirurgiens évaluent chaque cas individuellement. Une personne âgée, fragile, avec un cœur malade, ne sera pas opérée comme un jeune actif.
Une étude publiée dans le BMJ en 2022 montre que la mortalité après cholécystectomie chez les plus de 85 ans est passée de 1,2 % en 2010 à 2,1 % en 2020 - malgré les progrès techniques. Cela signifie que les outils de prédiction des risques doivent encore s’améliorer.

La vie après la vésicule
Vous vous demandez peut-être : « Et si je n’ai plus de vésicule ? »
Vous pouvez très bien vivre sans. Le foie continue de produire de la bile, qui va directement dans l’intestin. La plupart des gens ne remarquent rien. Certains, environ 12 %, ont un peu plus de diarrhée après les repas gras. C’est temporaire. 6 % développent un syndrome post-cholécystectomie - douleurs persistantes, ballonnements. Mais ce n’est pas toujours lié à la chirurgie. Parfois, c’est une autre maladie digestive.
Une patiente de 45 ans, décrite par la Clinique de Cleveland, a eu 17 crises en 18 mois. Après l’opération, la douleur a disparu en 10 jours. Elle a repris le sport en deux semaines. Ce n’est pas un cas exceptionnel. Sur Reddit, 82 % des patients qui ont subi une laparoscopie disent que leur qualité de vie s’est améliorée. La plupart ont attendu après 3 crises ou plus. 65 % ont fini à l’hôpital en urgence. C’est ce qui les a décidés.
Comment éviter les erreurs ?
Une des plus grandes erreurs ? Attendre trop longtemps. 41 % des patients disent avoir vu trois médecins avant d’avoir un diagnostic correct. On confond souvent la colique biliaire avec une gastrite, un reflux, ou une indigestion. Les médecins généralistes ne pensent pas toujours aux calculs, surtout chez les jeunes.
Un autre problème : la gestion de la douleur. 29 % des patients interrogés par Healthline disent avoir eu une douleur mal contrôlée pendant la crise. Il faut des analgésiques puissants, pas juste des antispasmodiques.
Les outils de prise de décision sont aussi inégaux. Les guides pour médecins, comme UpToDate, reçoivent 4,7/5. Les documents pour patients, comme ceux de l’American College of Gastroenterology, n’obtiennent que 3,2/5 - parce qu’ils sont trop techniques, trop remplis de mots compliqués.
Le futur : des solutions plus douces ?
Le marché mondial des traitements des calculs biliaires devrait passer de 1,8 milliard de dollars en 2022 à 2,7 milliards en 2028. Pourquoi ? Parce que l’obésité augmente - et avec elle, le risque de calculs. Les femmes sont deux à trois fois plus touchées que les hommes. Les populations hispaniques ont un risque 45 % plus élevé que les Blancs non hispaniques.
Les chirurgiens expérimentent des techniques à une seule incision (SILS). Elles laissent moins de cicatrices. Mais elles augmentent de 20 % le risque de complications. Pour l’instant, elles restent rares.
La voie la plus prometteuse ? Les protocoles ERAS (Enhanced Recovery After Surgery). Ce sont des routines standardisées : lever le patient 4 heures après l’opération, lui donner à boire 6 heures après, lui permettre de manger léger dès le lendemain. Dans 127 hôpitaux américains, ça a réduit les séjours de 30 % et les réadmissions de 25 %. C’est ce que la SAGES veut généraliser en 2024.
Le professeur Steven Strasberg, chercheur à l’Université de Washington, résume bien : « Malgré les avancées médicales, la cholécystectomie restera le traitement de référence pendant au moins dix ans. Parce qu’elle est efficace, sûre, et définitive. »
Les pierres de la vésicule peuvent-elles disparaître sans traitement ?
Oui, mais seulement si elles sont silencieuses. Environ 80 % des personnes ayant des calculs ne développent jamais de symptômes. Dans ce cas, aucun traitement n’est nécessaire. Mais si vous avez eu une colique biliaire, il y a plus de 90 % de chances que vous en ayez une autre dans les 10 ans. Attendre n’est pas une stratégie durable.
Quelle est la différence entre colique biliaire et cholécystite ?
La colique biliaire est une douleur intense mais passagère, causée par un blocage temporaire du canal cystique. La cholécystite, elle, est une inflammation de la vésicule, souvent due à un blocage prolongé. Elle s’accompagne de fièvre, de douleur persistante, et parfois de jaunisse. C’est une urgence médicale.
Pourquoi la laparoscopie est-elle préférée à la chirurgie ouverte ?
La laparoscopie demande de petites incisions, ce qui réduit les douleurs post-opératoires, les risques d’infection et le temps de récupération. Le séjour à l’hôpital dure en moyenne 1,2 jour contre 4,7 jours pour la chirurgie ouverte. La reprise des activités normales prend 7 jours au lieu de 30. C’est plus sûr, plus rapide, et plus confortable.
Faut-il opérer après une première colique ?
Oui, dans la plupart des cas. Selon les données de l’AAFP, deux tiers des patients ont une nouvelle crise dans les deux ans. Plus de 60 % finissent par être opérés dans les cinq ans. Opérer après la première crise évite les urgences, les hospitalisations, et les complications graves comme la pancréatite.
Y a-t-il un régime pour éviter les pierres de la vésicule ?
Pas de régime magique, mais certaines habitudes aident. Évitez les régimes très pauvres en graisses - ça ralentit le vidage de la vésicule. Privilégiez les graisses saines (huile d’olive, avocat, noix) et les fibres (légumes, céréales complètes). Contrôlez votre poids. L’obésité est un facteur majeur. Et ne sautez pas de repas : la vésicule a besoin d’être stimulée régulièrement.